血糖控制达标,为啥还会发生并发症?原来少了这条血糖曲线(内附超级福利!)
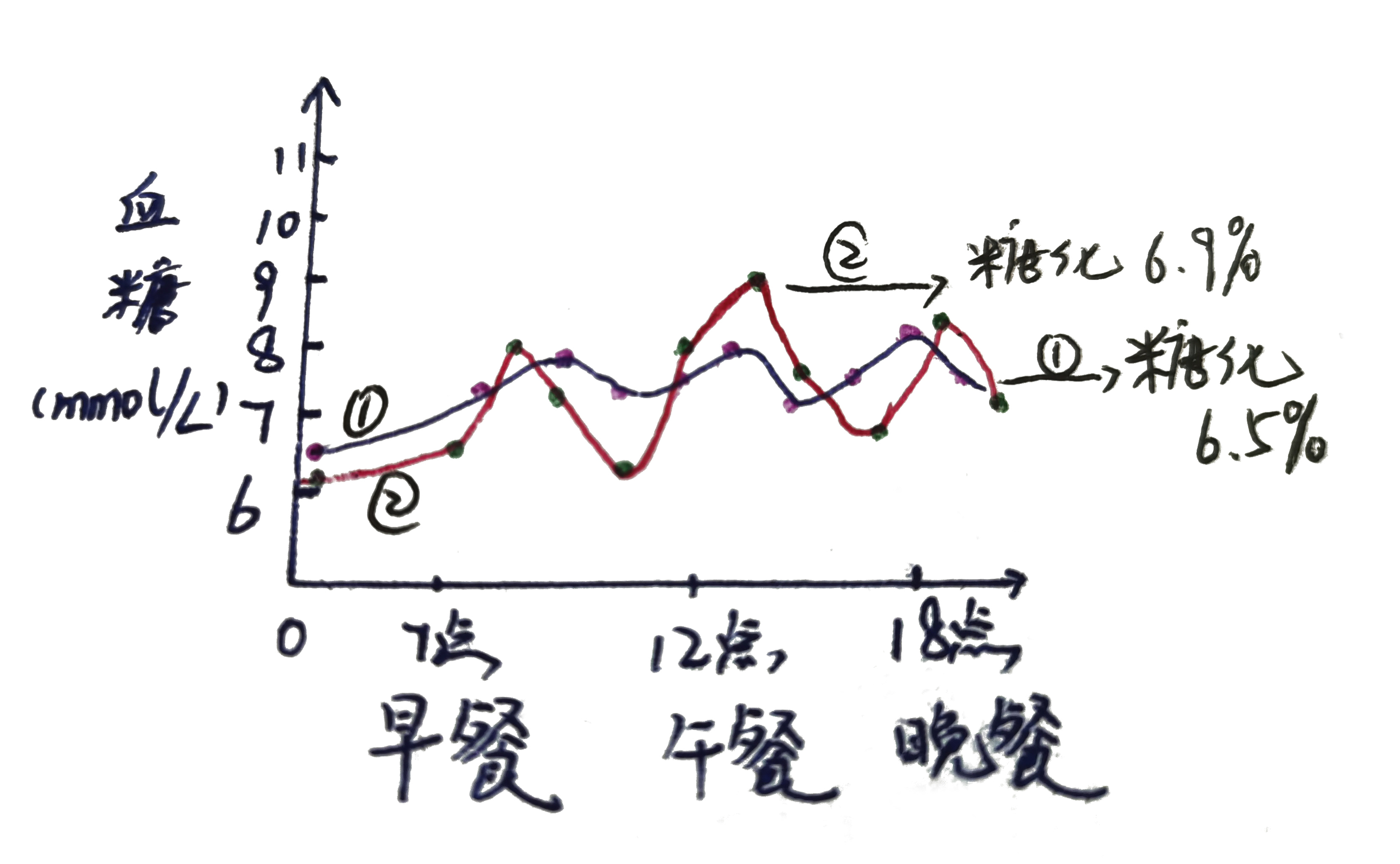
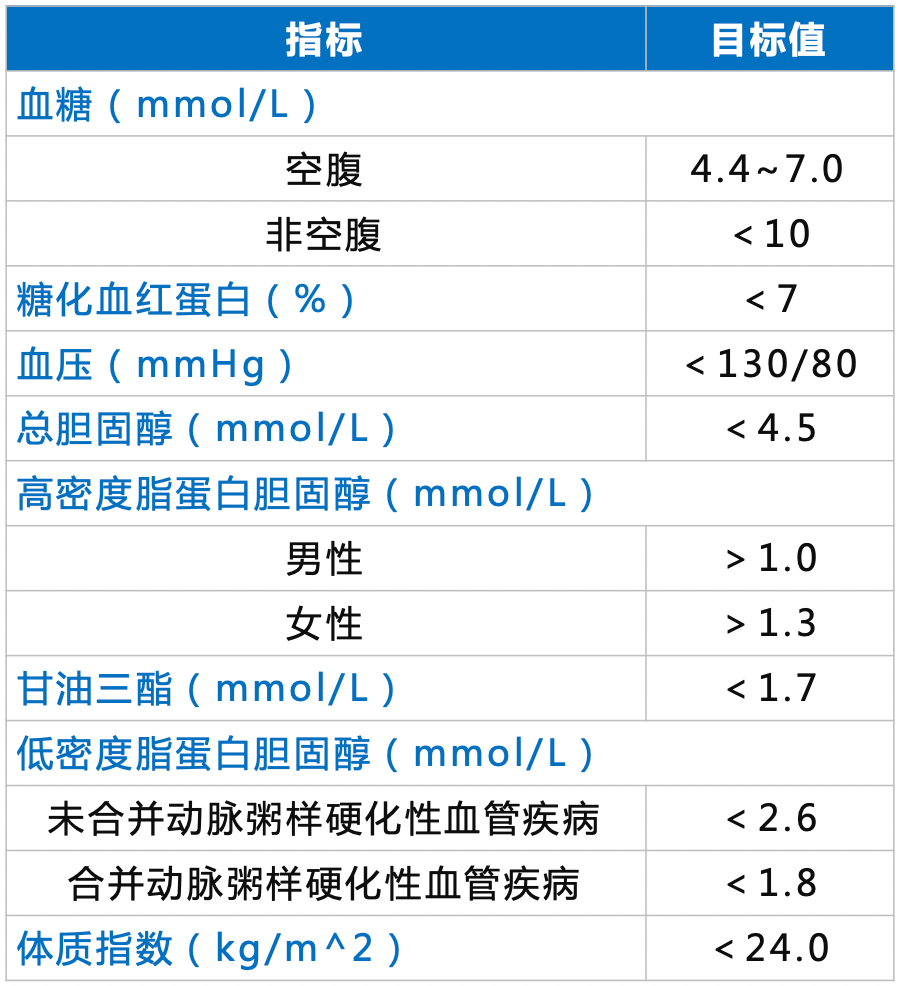
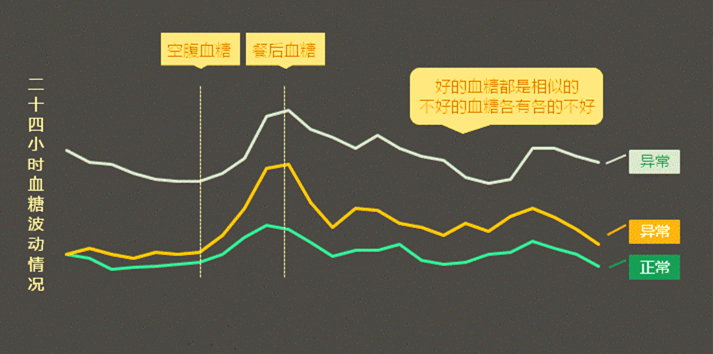
血糖监测是糖尿病患者日常必不可少的功课,不管是采用饮食运动干预,还是通过药物降糖,都需要定期测血糖,不同的患者有不同的血糖控制目标,除了空腹血糖之外,还需要关注餐后2小时血糖。 如果日常监测血糖不达标,要及时找寻原因并纠正,必要时去医院就诊,让专业的医生调整用药方案。 除了规律的血糖监测之外,建议每3个月或半年,去医院进行一次糖化血红蛋白(HbA1c)检测,这个指标能反映头2~3个月的血糖平均血糖,作为点血糖(扎手指测的即时血糖)的合理补充是很有必要的。 作为一名糖友,最担心的还是出现并发症,糖尿病冠心病、视网膜病变、糖尿病肾病,遇到哪一个都很恼火!但是不少糖友平时也在监测血糖,依然逃不过并发症的黑手!这是为什么?除了关注上面提到的糖化血红蛋白之外,大家都忽视了血糖波动。 人体的血糖就和血压一样,并不是一成不变的,除了饮食和运动之外,机体自身有着复杂的调控机制,体内降糖的激素只有胰岛素,而升高血糖的激素有好多种,加上肝糖原的分解和合成,这些都会影响血糖的高低。因此,血糖会忽高忽低,处于不断变化之中。 虽然血糖控制达标,但波动明显,波峰和波谷在计算平均值时互相抵消,其实也能得到相对较低的糖化血红蛋白,此外,当存在贫血等情况时,测定的糖化血红蛋白数值并不准确。而血糖波动相比高血糖来说,对血管的影响更大。 近年研究表明,糖尿病慢性并发症的发生与发展不仅与整体血糖水平的升高密切相关,而且与血糖波动性也有密切关系,血糖波动性越大,慢性并发症的发生率越高、预后越差。 对于血糖监测的糖友来说,很多人并不能科学管理,有的患者仅凭感觉走,感觉不舒服才会测,有时候血糖高已经很长时间了,还有的因为自主神经受损,对低血糖的感知较弱,日常轻微的低血糖压根没有发觉;还有的患者只知道测空腹血糖,从来没有关注过餐后或者睡前血糖,做不到血糖监测全天候。 下面根据两位糖友的日常血糖监测数据绘制了2条血糖曲线,大家很明显能看出,1号患者的血糖波动相对较小,血糖曲线更平稳,而2号患者血糖波动相对较大,血糖曲线明显波动,他的血糖就像过山车一样,呼啦上去了,呼啦下来了,血管在这种情况下更容易受损伤。 而两者的糖化血红蛋白都在7%以下(中国2型糖尿病防治指南中提到的糖化控制目标为7%以下),都属于达标状态,但他们的并发症风险不同,相对平稳的患者更安全,恰好,2号患者是一位上班族,他往往会监测自己的空腹血糖和晚餐后血糖,因为他晚餐后都会去运动,因此这个时间点的血糖相对较好,完全忽视了午餐后的血糖情况。 上面这种手绘的血糖曲线大家可以根据自己一天的血糖监测数据画出来,一般每天测定7~8次血糖,画出的曲线就基本能反映出血糖波动的情况,这些时间点有凌晨血糖(睡前)、空腹、早餐后、午餐前、午餐后、晚餐前和晚餐后,有时候还可以监测运动前后,以及随机的血糖值。此外,要想反映自己日常真实的血糖曲线,就应该保证和平常吃饭、运动、作息一致。 针对血糖波动,2017年发布的《糖尿病患者血糖波动管理专家共识》中也提到了两个非常重要的数值,也是很多糖友忽视的数据。 1)餐后血糖波动幅度要<2.2mmol/L,也就是说餐前餐后的差值不宜过大,餐后血糖波动幅度用三餐后2小时的血糖与其相应餐前血糖差值来计算平均值。 2)最大血糖波动幅度要<4.4mmol/L,用日内最大和最小血糖值之差来表示,比如,上图的2号患者日内最大血糖值为9mmol/L,最小血糖值为6mmol/L,则最大血糖波动幅度为3mmol/L在“4.4”这个标准。 平时很难做到天天多点血糖,因此糖友们在日常监测中很可能遗漏一些血糖异常的情况,如今有动态血糖监测仪可以帮助解决这些问题。这种监测仪器的探头带有一个小小的针头,拍入上臂,既可以随时通过监测组织液的血糖浓度,最后转化得出血糖值,并将血糖数据发送到指定的设备。 通过动态血糖监测,可以轻松看到自己的血糖曲线,尤其有助于发现潜在的血糖异常情况,这样在平时的血糖监测中,可以有的放矢,也能更好地监测管理血糖,当然有助于预防并发症。 点击购买动态血糖仪