2型糖尿病应该如何选择合适的降糖药?
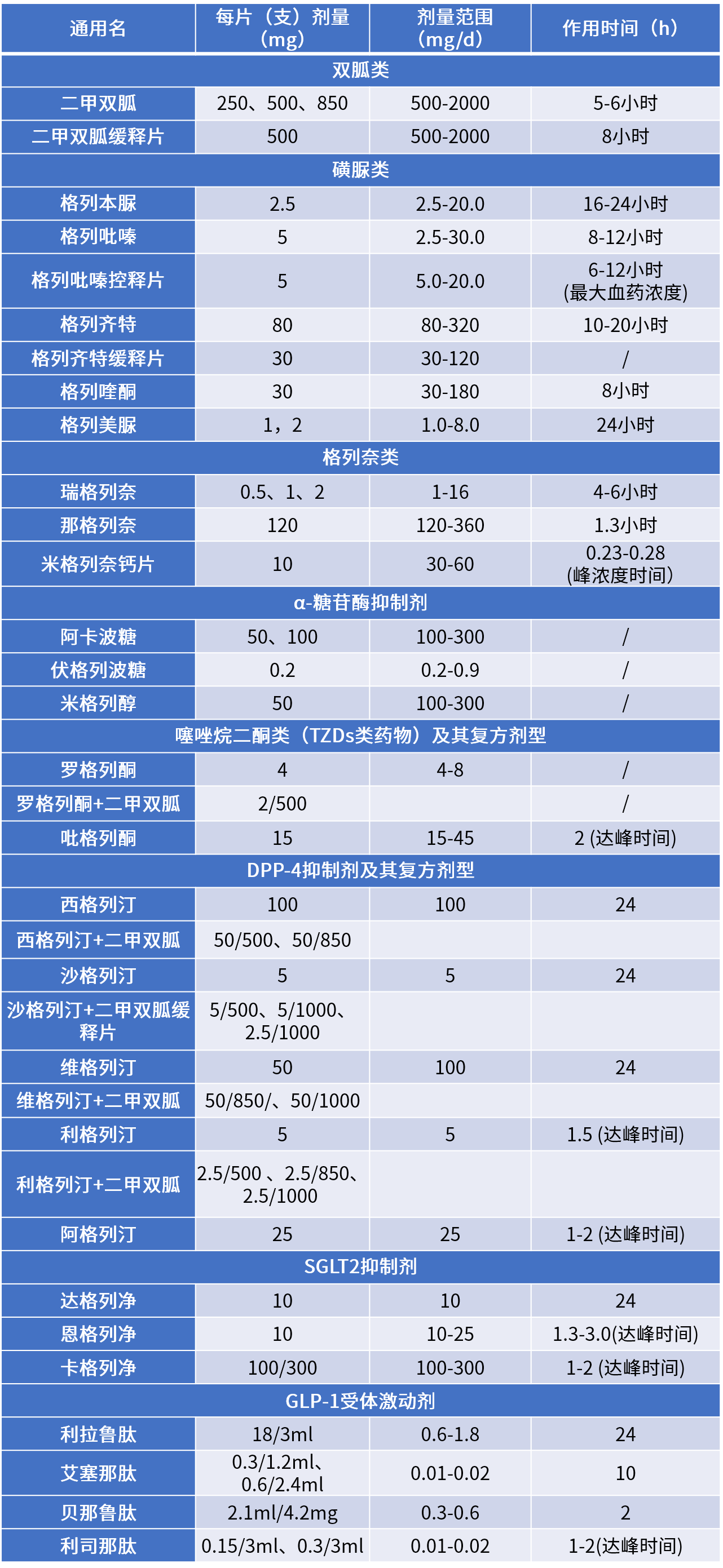
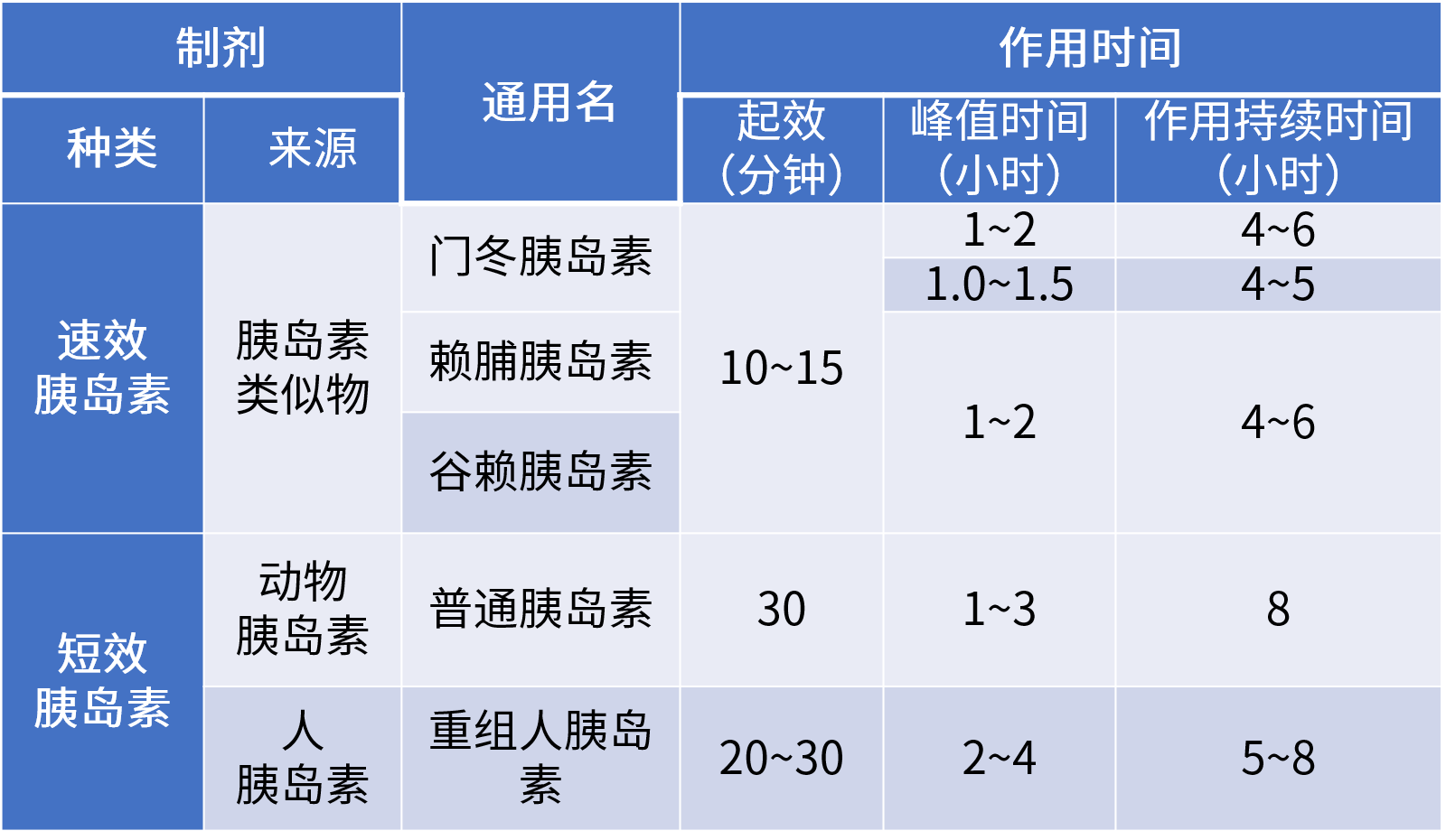
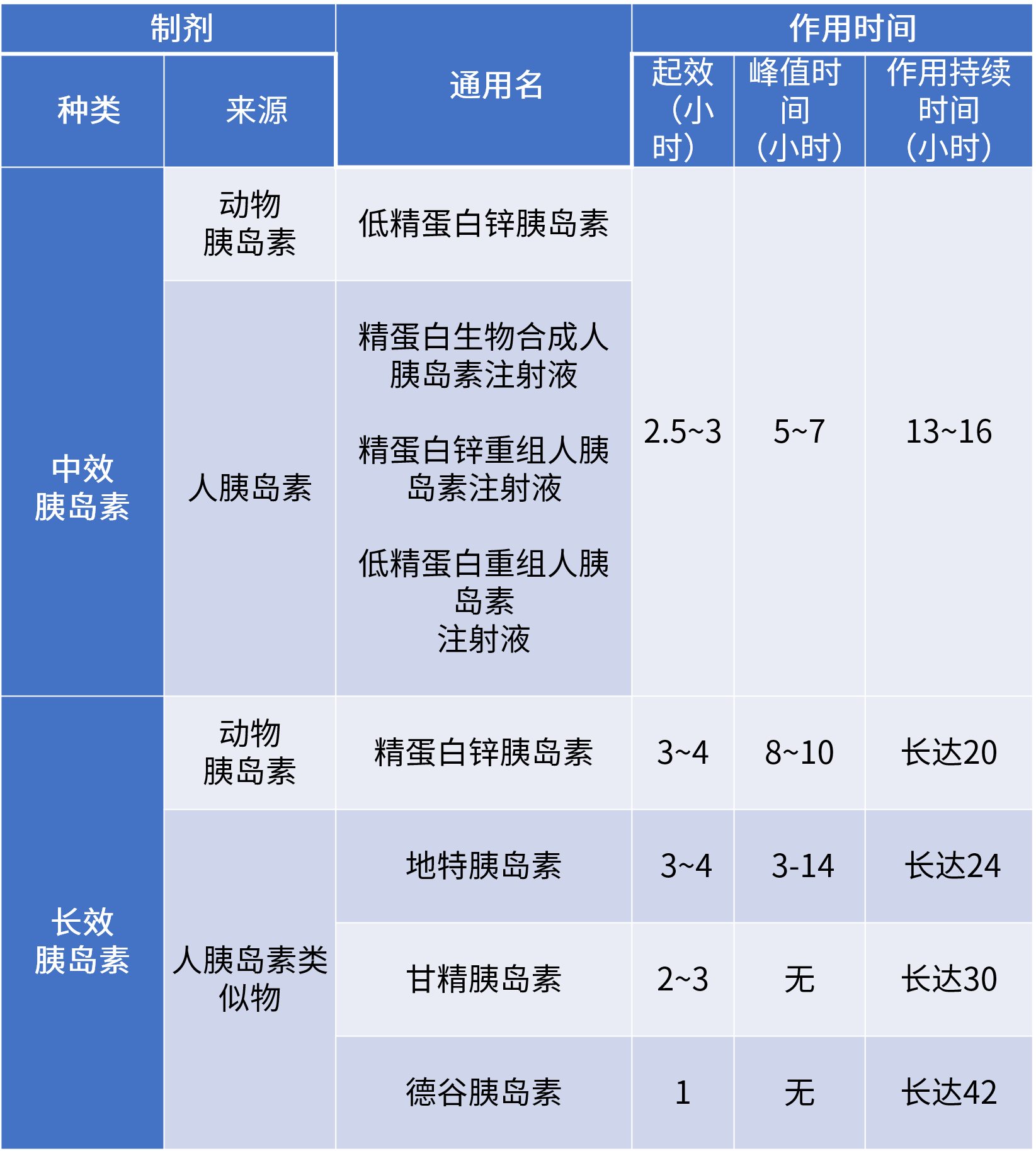
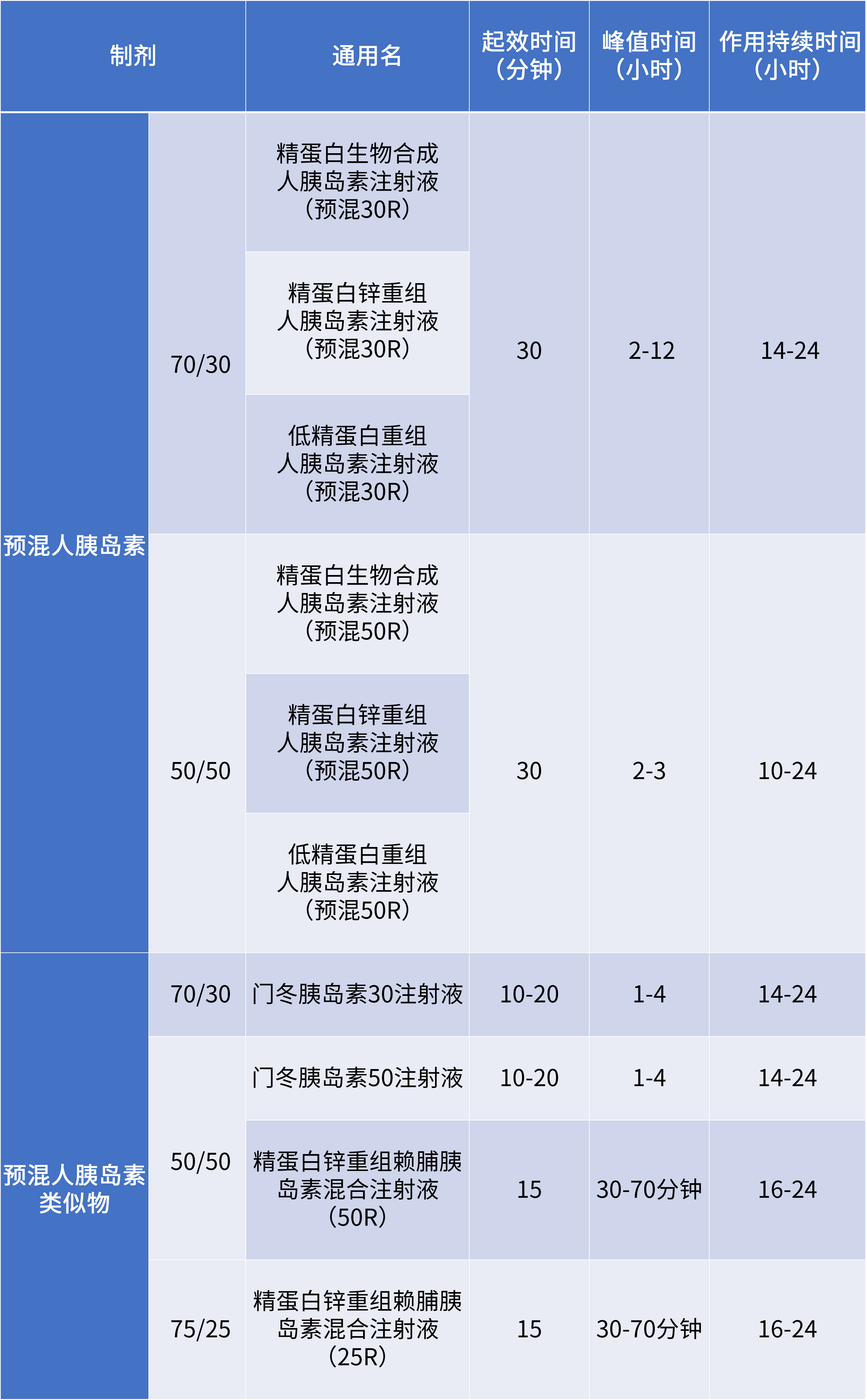
前言: 当严格的生活干预,血糖依旧没有达标,应尽快进入药物治疗,糖护士为大家整理一份糖尿病常用药物大全,帮助糖友合理的认识、使用药物,帮助糖友在控糖的路上,点亮一盏明灯。 糖尿病药物按用药方式,主要分为口服降糖药物和注射用药。 口服降糖药物:双胍类 、磺脲类、格列奈类等8大类; 注射类药物:胰岛素、GLP-1受体激动剂类药物; 非胰岛素类药物多基于纠正导致人类血糖升高的两个主要病理生理改变:胰岛素抵抗和胰岛素分泌受损。 根据作用效果不同非胰岛素类药物主要可以分为: 促进胰岛素分泌类药物(促泌药): 磺脲类、格列奈类、GLP-1受体激动剂、DPP-4 抑制剂等; 改善胰岛素抵抗类药物(增敏药): 双胍类、噻唑烷二酮类(TZDs)等; 通过其他机制减低血糖药物: α-糖苷酶抑制剂、SGLT2抑制剂等; 非胰岛素降糖药物主要用于非妊娠2型糖尿病患者,由于降糖药物种类繁多,即便老糖友,对于各类降糖药是怎样起作用的也不是很清楚。糖护士为大家整理一份常见的药物、剂量和其作用时间。 表1:常见非胰岛素用药、剂量、作用时间 数据来源:《中国2型糖尿病防治指南(2017年)》 (更多药物消息,还请关注糖护士APP药物库) 双胍类(一线和基础用药) 代表药物: 二甲双胍 药理机制: 通过减少肝脏葡萄糖的输出,促进外周组织对葡萄糖利用和减轻胰岛素抵抗来降低血糖,可单独使用,不会引发低血糖,也可以作为联合用药的基础药物。 不良反应及禁忌: 主要不良反应为胃肠道反应,长期应用可能会影响维生素B12的吸收; 肾功能不全[血肌酐水平男性>132.6 μmol/L(1.5 mg/dl), 女 性 >123.8 μmol/L(1.4 mg/dl)或 预 估 肾 小 球 滤 过 率 (eGFR)<45 ml/min]、肝功能不全、严重感染、缺氧或接受大手术的患者禁用双胍类药物。 磺脲类(一线备选药物) 代表药物: 格列美脲、格列齐特、格列吡嗪和格列喹酮 药理机制: 主要通过刺激胰岛β细胞产生胰岛素,增加体内的胰岛素水平发挥降糖效果。本类药物作用时间长,起效慢,故一般提前在餐前半小时服用。 不良反应及禁忌: 体重增加,个别患者会出现皮肤过敏反应; 使用过程中,会发生继发性失效(使用一段时间后效果渐减); 格列奈类 (一线备选药物) 代表药物: 瑞格列奈、那格列奈 药理机制: 格列奈类药物为非磺脲类胰岛素促泌剂,主要通过刺激胰岛素的早时相分泌而降低餐后血糖,降糖作用短而快,需在餐前即刻服用,可单独使用或与其他降糖药联合应用(与磺脲类降糖药联合应用需慎重)。 不良反应及禁忌: 价格较高,体重增加; 老年患者和和肝、肾功能不全者,易发生低血糖; α- 糖苷酶抑制剂 (一线备选药物) 代表药物: 阿卡波糖、伏格列波糖和米格列醇 药理机制: α- 糖苷酶抑制剂通过抑制碳水化合物在小肠上部的吸收而降低餐后血糖。进餐时与第一口主食同时嚼服即可。 不良反应及禁忌: 部分患者初用时有腹胀、排气增多等胃肠反应; 胃肠功能紊乱、哺乳期妇女、儿童禁用; 与其他降糖药物联,可引发低血糖,一旦发生,需使用葡萄糖纠正,进食淀粉类食物效果差; 噻唑烷二酮类(TZDs) 代表药物: 罗格列酮、吡格列酮 药理机制: 主要通过增加靶细胞对胰岛素作用的敏感性而降低血糖。TZDs单独使用时不导致低血糖,但与胰岛素或胰岛素促泌剂联合使用时可增加低血糖发生的风险。 不良反应及禁忌: 常见体重增加和水肿,与胰岛素联用表现更明显; 有心力衰竭(Ⅱ级以上)、活动性肝病或转氨酶升高超过上限2.5倍及严重骨质疏松和有骨折病史的患者应禁用; GLP-1受体激动剂 代表药物: 艾塞那肽、利拉鲁肽、贝那鲁肽(皮下注射用药) 药理机制: GLP-1受体激动剂以葡萄糖浓度依赖的方式增强胰岛素分泌、抑制胰高糖素分泌,并能延缓胃排空,通过中枢性的食欲抑制来减少进食量。 不良反应及禁忌: 常见恶心、呕吐等消化道不良反应; 临床应用时间短,需注射用药,价格昂贵; DPP-4抑制剂 代表用药: 西格列汀、维格列汀、括曲格列汀 药理机制: 通过选择性、持续性抑制DPP-4,控制血糖水平。可单独用药,也可以与 GLP-1 受体激动剂联用,可以提高 GLP-1 的降糖作用,延长GLP-1 药物作用时间。 不良反应及禁忌: 有头痛、鼻腔炎、便秘、头晕等副作用,发生率较低; SGLT-2 抑制剂 代表药物: 达格列净、恩格列净 药理机制: SGLT-2 抑制剂主要通过抑制肾脏对葡萄糖的重吸收来增加尿液葡萄糖的排泄,进而降低体内血糖水平,其降糖作用独立于胰岛素分泌途径,故能使低血糖风险降低。 不良反应及禁忌: SGLT-2 抑制剂在临床应用的时间较短,长期用药的安全性和耐受性仍需时间的检验; 对于2型糖尿病患者来说,一下几种情况,是必须使用胰岛素治疗 在生活干预及口服降糖药物联合治疗的基础上,血糖仍未达标的患者; 妊娠期及哺乳期; 有较为严重的并发症,如:视网膜病变发展至增殖期、肝肾功能不全、中重度肾病、神经病变等情况; 非酮症高渗性昏迷、乳酸酸中毒、酮症酸中毒或反复出现酮症; 合并严重感染、创伤、大手术、急性心肌梗死及脑血管意外等应激态; 2型糖尿病同时患有需要糖皮质激素治疗的疾病,如痛风、高尿酸血症等; 目前我国常用的胰岛素及作用时间。(见表2) 表2:我国常用的胰岛素及作用时间 分类1:超短效(速效)和短效胰岛素 分类2:中长效胰岛素 分类3:预混胰岛素 数据来源:中国2型糖尿病防治指南(2017年版) 1.短效人胰岛素或预混人钱,需要餐前30分钟注射;超短效(速效)胰岛素类似物和预混胰岛素类似物,无需餐前30分钟注射,可临餐前注射或餐后立即注射即可。 2.除了以上提及的超短效(速效)、短效、中效、长效及预混几个常用品种外,在2019年中国上市了第一款双胰岛素制剂——德谷门冬双胰岛素注射液,同样同时提供基础胰岛素和餐时胰岛素,兼顾控制空腹血糖和餐后血糖。 3.更多药物消息,还请关注糖护士APP药物库。 医生会根据每位糖友的具体情况,制定个性化用药方案; 谨遵医嘱,按时按量的用药,不可擅自调整用药剂量等; 用药剂量并非一成不变,用药初期1-3周后,建议去医院复查,在医生的指导下调整用药剂量; 用药治疗,更需要在饮食、运动上,做到定时定餐,规律运动,避免血糖波动较大,影响治疗效果。 以上内容由糖护士原创,未经授权,请勿转载,欢迎分享。 责任编辑:孔磊 责任排版:糖小护-小涛 图片来源:摄图网