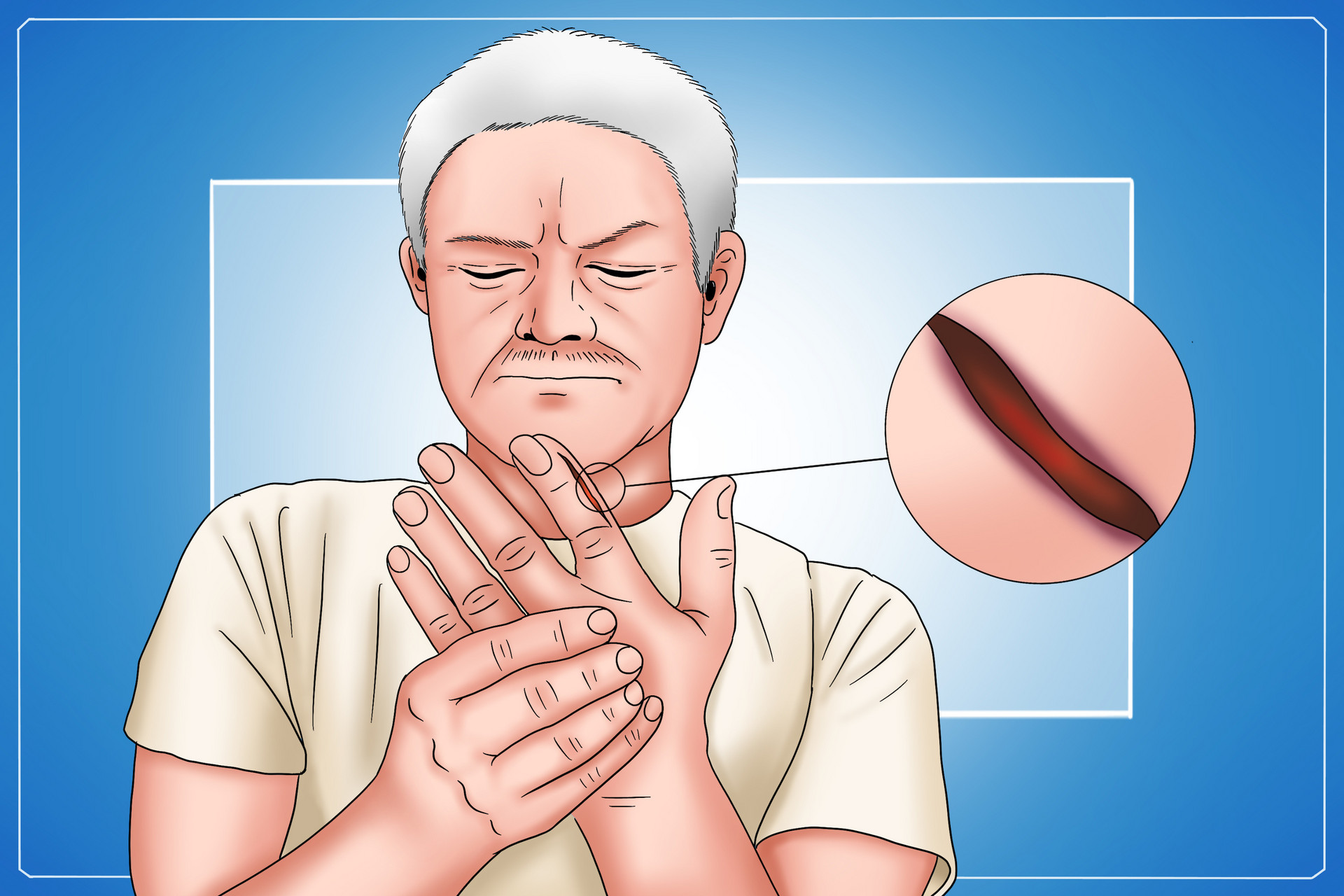
糖尿病足溃疡(DFU)是糖尿病患者严重的并发症,不仅严重威胁着患者的健康与生活质量,还给家庭和社会带来了沉重的负担。
为何一个小伤口会迁延不愈,最终导致严重的后果。今天我们深入了解其形成机制以及外用药的最新进展,对于糖尿病患者而言至关重要。
皮肤正常的伤口愈合过程就像一场精密编排的 “舞台剧”,依次经历炎症期、增殖期和重塑期三个相互关联又循序渐进的阶段。
然而,糖尿病足溃疡慢性伤口却像是这场演出的 “乱序版”,在多个关键环节出现了严重的 “偏差”。
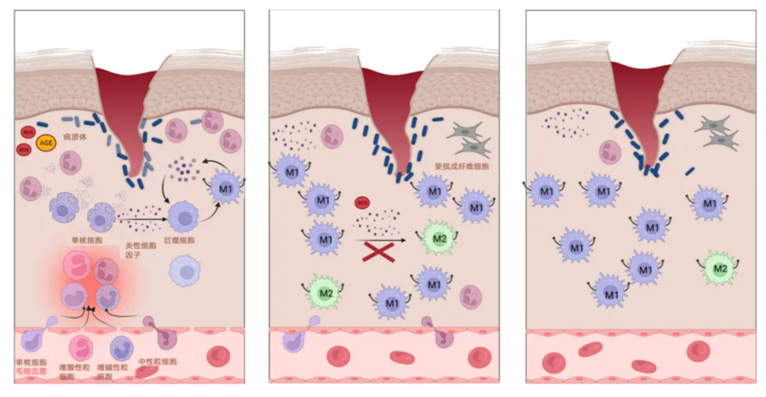
在糖尿病足溃疡伤口中,炎症期常异常漫长。嗜中性粒细胞和巨噬细胞在伤口床 “过度逗留”,使伤口充斥 IL-1β、IL-6、TNF-α 和 ROS 等炎症因子,损害组织并阻碍成纤维细胞与角质形成细胞增殖。同时,巨噬细胞 “清洁能力” 下降,致伤口 “垃圾” 堆积,VEGF 等生长因子表达受抑,血管生成受阻,伤口难以进入增殖期。
增殖期时,糖尿病患者体内一氧化氮和生长因子水平低,细胞增殖及功能陷入困境。MMP “异常活跃” 过度降解 ECM,高血糖与晚期糖基化终末产物还使细胞内重要转录因子水平下降,血管生成缓慢,肉芽组织 “营养不良”,伤口修复进程被拖慢。
糖尿病足溃疡伤口的重塑期 “状况百出”。伤口中 ROS 剧增致氧化应激水平飙升,角质形成细胞死亡、迁移受阻,表皮迁移紊乱,伤口难闭合。蛋白水解环境混乱,ECM 蛋白被过度分解,异常键形成,成熟胶原基质构建破碎,重塑之路艰难。
在这一系列 “混乱” 的机制作用下,溃疡部位的组织对氧气的需求变得极为迫切,但由于血管生成的 “先天不足”,氧气的供需严重失衡。于是,伤口附近形成了一个充满高氧化应激的低氧环境,炎症也如 “鬼魅” 般持续存在。这种恶劣的环境如同 “恶性循环” 的漩涡,不断加剧伤口的迟延愈合,最终将伤口拖入了慢性的 “泥沼”。
值得注意的是,与正常伤口愈合相比,糖尿病患者伤口愈合机制的关键“症结”在于M1型巨噬细胞的过度“亢奋”,以及巨噬细胞从促炎的M1表型向抗炎的M2表型转化的“艰难险阻”,这就像是伤口愈合之路上的一道“顽固关卡”。
在对抗糖尿病足溃疡的漫长征途中,外用药无疑是“先锋部队”,发挥着不可或缺的作用。
清创后,涂抹外用抗生素药膏,再辅以相关生长因子凝胶或溶液,最后在创面上覆盖新型抗菌、促愈敷料等,可以同时减少伤口感染和加速糖尿病足溃疡伤口的愈合时间。
传统敷料如纱布、绷带等,价格便宜且容易获得,但需要频繁更换,可能会粘连伤口,无法提供湿润环境。
除传统敷料外,敷料类型还包括现代敷料、生物活性敷料、含药敷料和生物工程组织。
2023年,国家药品监督管理局(NMPA)批准的1.1类天然药物ON101乳膏(即香雷糖足膏)正式上市,犹如一颗璀璨的新星,在糖尿病足溃疡治疗领域闪耀着希望的光芒。
香雷糖足膏的核心作用机制,是精准地作用于巨噬细胞表型靶点,巧妙地对伤口中的巨噬细胞亚群进行“改造”,减少促炎型M1巨噬细胞的数量,同时增加促愈型M2a/c巨噬细胞的比例,从而有效地控制炎症的“火势”,推动创面迅速进入增生期,为溃疡的愈合按下“加速键”。
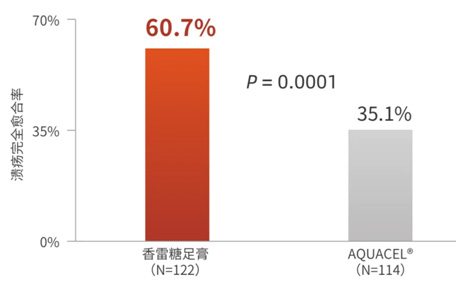
香雷糖足膏治疗糖尿病足溃疡的国际多中心III期临床研究证实了其疗效:
香雷糖足膏组患者在16周内有60.7%达到溃疡完全愈合,而对照组(亲水性纤维敷料,AQUACEL®)患者溃疡完全愈合率仅35.1%(P = 0.0001)
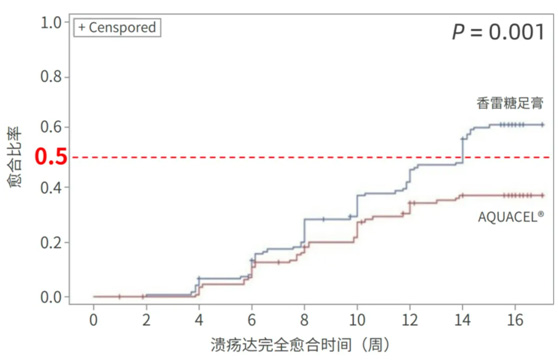
与Aquacel相比,香雷糖足膏组的溃疡愈合时间更短,具有统计学显著差异 (P=0.001)。
从第4周起两组愈合率出现差距,第8周起愈合率显著差距。
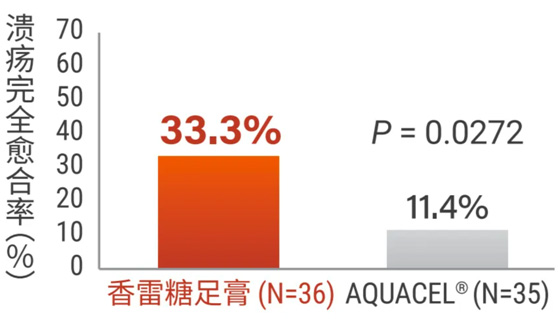
在溃疡持续时间≥6个月的亚组患者中,与对照组(亲水性纤维敷料,AQUACEL®)相比,香雷糖足膏组溃疡完全愈合率显著更高(33.3% vs. 11.4%,P=0.0272)。
溃疡持续时间≥6个月的亚组中,香雷糖足膏和对照组溃疡完全愈合率的比较
目前,香雷糖足膏是全球唯一获批的针对病因学成功研发的新药,也是两岸医药创新合作的成功典范,并纳入由中华医学会内分泌学分会、中国台湾地区心脏学会、中国台湾地区整形外科医学会与中国台湾地区糖尿病学会分别发布的两岸临床共识、指南推荐,这一里程碑式的成果为糖尿病足溃疡患者带来了全新的治疗曙光。
了解更多糖尿病足病相关知识,请关注我们的直播,12月29日19:00不见不散!